


生活中,你有过这种经历吗?躺着或坐着的时间久了,站起来突然头晕、视物模糊,过几分钟后又恢复正常。根据生活经验,多数人会把这种不适感归结为低血糖或贫血。事实上,真正的元凶可能是低血压。
体位性低血压因症状不典型往往被人们忽略,患者及医护人员要加以重视,一般在从躺着或坐着转变为站立姿势时出现头晕或有不明原因跌倒的人身上进行测试,60岁以上、糖尿病、帕金森病和使用某些药物会增加体位性低血压的风险。需要尽早识别、诊断及进行个体化干预,早期治疗,进一步改善不良症状,从而降低脑血管事件发生率。
一、什么是体位性低血压
体位性低血压(又称直立性低血压):从卧位转为立位3min以内,收缩压下降≥20和/或舒张压下降≥10mmHg,或在直立倾斜试验中,倾斜至少60°,3min内出现上述血压变化,可伴或不伴各种低灌注症状。典型的“体位性低血压”发生在站立三分钟内,“迟发性”体位性低血压发生在站立三分钟后。
二、体位性低血压的临床症状
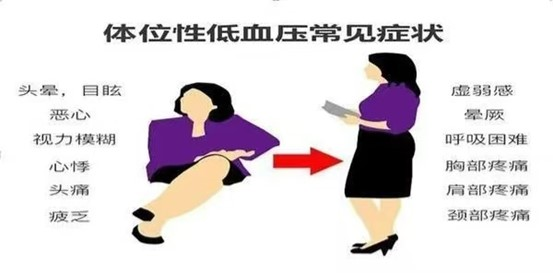
体位性低血压患者可无任何临床症状,需特别注意的是,即使日常没有临床症状的体位性低血压患者 亦可发生跌倒和晕厥。体位性低血压患者的症状通常发生在体位改变时,如突然从卧位、蹲位、坐位起立时出现不适症状,包括头晕、乏力、易疲劳、恶心、晕厥、认知障碍、头痛,也可能出现视物模糊、颈肩疼痛,有些患者可能出现心绞痛( 心肌灌注减少) 和短暂性脑缺血发作。
三、体位性低血压的诊断
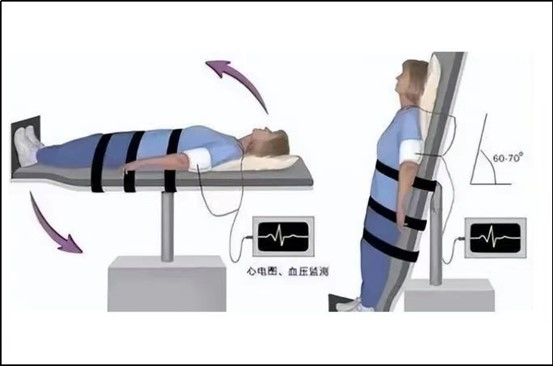
1.卧立位血压监测 :患者至少平卧位休息 5 min,测量卧位血压,然后立即直立,分别于站立后即刻、1min、3min、5min、10min 时测血压值。收缩压下降≥20 mmHg 或舒张压下降≥10 mmHg,但也有一些老年人直立时间超过 3min 才出现明显的血压下降。
2.24h动态血压监测:可明确不同时段及不同体位时患者血压的具体数值和血压波动变化的规律,及时反映患者日常活动中不同体位时的血压变化情况,明确诊断。
3.直立倾斜试验:需要倾斜至少60°并保持3min。通常用于卧立位试验阴性或处于临界值但有明显体位性低血压症状的患者。
四、体位性低血压的治疗
目前体位性低血压的治疗不以血压调整至正常水平为目的,而是着重减轻患者症状,降低晕厥和跌倒的风险。目前常用的治疗方案包括非药物治疗和药物治疗。
无症状患者无需特殊治疗(必要时可行非药物治疗),而对于同时伴高血压的体位性低血压患者一般无需调整降压药物剂量。有症状的患者的治疗方案如下。
1.调整原有药物
调整或停用可能引起体位性低血压的药物,如:①降压药物:利尿剂、血管扩张剂(括硝酸盐类和钙通道阻滞剂),α肾上腺素能受体阻滞剂,如治疗前列腺疾病的坦索罗辛)和β-受体阻滞剂;②抗帕金森病药物,包括左旋多巴、多巴胺受体激动剂和B型单胺氧化酶(monoamine oxidase type B, MAO-B)抑制剂;③抗抑郁药(如三环类抗抑郁药);④抗精神病药(如吩噻嗪类); ⑤阿片类药物;⑥酒精。
2.一线治疗:非药物治疗
①教育和咨询
对体位性低血压的基础生理学进行简单的描述,如果有的话,通过传单、视频和在线资源(如晕厥)可以帮助患者、伴侣和家庭成员了解和处理这种情况。咨询应鼓励及早认识到警示症状并避免诱发恶性事件,如长时间站立、运动后站立不动、用力、吃大量富含碳水化合物的食物、饮酒和在温暖的环境中(包括热水淋浴和桑拿)。
②提倡简单易行的生活方式
尽量减少刺激情况下的体位压力(例如,坐着而不是站着)或更慢的姿势改变(例如,站起来之前坐在床边),以抵消血压上升的初始下降;患者白天应避免仰卧位,晚上睡觉时应抬高床头;调整家居环境,例如在浴室里放一把椅子,以坐姿淋浴。
③合理锻炼
无活动障碍的老年患者建议选择踏步、散步等中低强度的有氧运动,而有活动障碍的患者可采取仰卧位腿部运动或坐位运动。
④增加饮水量
快速饮水(2-3分钟内饮水500ml)会在5-10分钟内引起交感神经系统介导的血压升高,并维持30-45分钟。这种升压效应似乎是由门静脉渗透性急性降低(即渗透压反射)引发的脊髓反射,使残余的交感传出神经参与导致的。
⑤少食多餐
餐后低血压的定义是餐后30分钟收缩压下降超过20mmHg。患有神经源性体位性低血压和餐后低血压的患者可以通过少食多餐、少食碳水化合物和避免饮酒来减轻症状。相反,在同时存在仰卧位高血压的患者中,睡前吃一份甜零食约(400kcal)或喝一杯葡萄酒证明可以对抗仰卧位高血压。
⑥增加膳食盐摄入量
传统上,在没有禁忌症的情况下,建议体位性低血压患者高钠饮食,可以每天增加饮食盐摄入量至约10gNaCl。可以通过在膳食中大量添加盐或摄入盐片来增加盐的摄入量。补充盐促进血浆容量,因此提高直立耐受性。对于有仰卧位或坐位性高血压的成人,应谨慎采用这种方法,体位性低血压的相对改善应与加重高血压的潜在危险相平衡。
⑦物理动作:
弓步、抬高小腿、双腿交叉、半蹲和收紧臀部等动作,可以提高股四头肌和臀肌的收缩,增加静脉回流,帮助维持血压并减少症状。
⑧加压治疗:
对于静脉回流差的患者可运用加压腹带或穿医用弹力袜,以增加静脉回流血量,减少体位性低血压的发生。

五、药物治疗
㈠拟交感神经药物
①米多君通过外周α 1 肾上腺素受体激动剂收缩外周动脉和静脉血管。它的半衰期仅有0.5小时,但它的活性代谢产物还可以接着发挥作用,因此可作用4小时左右。常见的不良作用包括头皮异常感觉、竖毛反射、仰卧位高血压和尿潴留等。对肝功能不全和急性肾衰竭的患者应避免使用米多君。
②屈昔多巴是去甲肾上腺素前体,通过多巴脱羧酶代谢形成去甲肾上腺素。屈昔多巴推荐的初始剂量是100mg/次,每天3次,每2-3天可以调整剂量,直到最高剂量600mg/次。
③溴吡斯的明是一种胆碱酯酶抑制剂,它通过自主神经节突触后膜上的烟碱乙酰胆碱受体增加自主神经节的信号传递,因此它适用于交感神经功能尚存、病变程度较轻的患者。
㈡增加血管内血容量的药
氟氢可的松是一种具有盐皮质激素的合成类固醇,可增强肾小管对钠的重吸收,并促进钾和氢的置换。然而,氟氢可的松通过肾钠再吸收对血容量的影响仅持续几周。推荐的起始剂量0.1mg/天,最高剂量为0.3mg/天。约50%的患者在用药1周后可出现低钾的症状。因为它会加重仰卧位高血压,对于不能耐受血容量增加的患者,如充血性心力衰竭、肾功能衰竭的患者不推荐使用该药。
体位性低血压很常见,特别是在60岁及以上的患者和神经退行性疾病患者中,这些神经退行性疾病导致压力反射功能障碍、脊髓障碍和小纤维神经病变,并与生活质量受损和不良结果相关。体位性低血压的管理需要逐步的个体化方法,包括精确的病史采集和测量体位性血压和心率变化,并与患者沟通,量身定制治疗。