


近日,漯河市中心医院消化内科内镜中心成功为一位胰腺巨大包裹性坏死及感染的患者行“超声内镜引导下胰腺脓肿穿刺置管引流术”。
胰腺坏死指标高居不下
多学科会诊确定治疗方案
患者是名60多岁的周大叔(化名),1月前因重症胰腺炎在当地医院诊治,目前发热,体温最高39℃。急诊行CT显示胰腺周围一个14X8cm的脓腔,诊断为“胰腺坏死性包裹并感染”。由于脓腔巨大,对周围脏器压迫明显,且感染通过使用高级抗生素不能缓解,患者每天的体温还是波动在38.5℃以上,每天的血糖需要依靠泵入胰岛素才能降低到10mmol/L以下,血象、CRP这些炎性指标都居高不下。
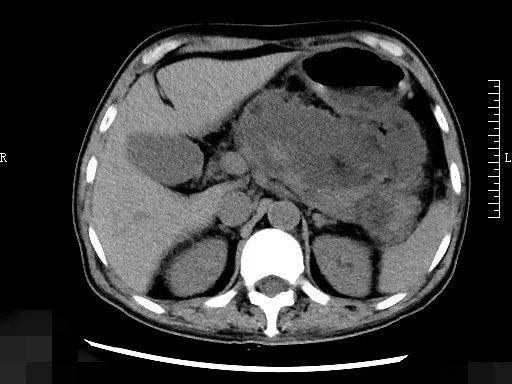
坏死性包裹并感染的治疗方法有多种,内科、外科、介入科都有不同的方法,但周大叔是一位老年患者,起病时间还未达到3个月,在消化内科主任李利安、副主任陈小华的带领下,消化内科针对他的病情进行了详细的讨论,并联系了肝胆外科、介入科、营养科、内分泌科进行多学科会诊。
坏死脓腔如“淤泥坑”
两次手术各项指标恢复正常
经过讨论以及征求家属意愿,决定实施超声内镜引导下胰腺脓肿引流并支架植入手术,在麻醉团队的保驾护航下,手术顺利进行,术中用超声内镜经胃壁穿刺胰腺脓肿并扩张穿刺口,沿穿刺点电切造瘘,球囊扩张进一步扩大引流瘘道后,放置2根塑料支架,支架一端在胰腺脓肿腔内,一端在胃腔内,实现脓液持续向胃内引流继而经肠道排出,再放置1根鼻囊肿管,将脓液向体外引流。
术后当天患者体温即恢复正常,第二天行腹部CT检查,脓腔较前明显缩小。术后5天再次为患者实施了内镜下胰腺脓腔的清创术,“这也是我第一次直面胰腺炎后坏死性包裹的脓腔,就像是一个淤泥坑。”主管医师沈洁说,术中使用内镜深入脓腔将患者的“淤泥”一点点的游离,通过内镜取出。二次手术后患者体温、炎症指标均恢复正常。
![]() 消化内科
消化内科


漯河市中心医院消化内科成立于1997年,包括消化内科病区及消化内镜中心,目前共有医生24人,其中博士1人,硕士研究生18人,本科5人;护士25人,其中病房护士15人,内镜中心护士10人。主要诊治胃肠道疾病、肝脏、胆道、胰腺等系统疾病,常规进行酸相关疾病、炎症性肠病及功能性胃肠病、消化道肿瘤、胰胆系统炎症、结石及肿瘤疾病的诊治、肝炎、肝硬化及相关并发症的综合管理,同时重视精神心理因素和肠道微生态的评估。
消化内镜中心率先开展C13呼气实验、无痛电子胃肠镜、放大及染色内镜、超声内镜、胶囊内镜及小肠镜等检查治疗项目,内镜综合治疗技术达到省级先进水平。已开展胃肠道肿瘤性病变的内镜下切除(EMR、ESD、STER)、以十二指肠镜ERCP为基础的胰胆系统综合介入治疗、消化道狭窄的扩张及支架植入、超声内镜引导下细针穿刺(EUS-FNA)、急诊内镜消化道出血诊疗及消化道异物取出项目等,近年来科室又创新性地开展了经口贲门括约肌切开术(POEM)、内镜下阑尾炎治疗(ERAT),内痔套扎、胰腺脓肿穿刺引流等技术,为豫中南地区消化病患者精准施治提供技术支持及保证。