


近日,我院成功为一位昏迷患者实施CT引导下经皮肺穿刺活检术,填补了漯河市此项技术的空白。
患者癫痫昏迷 无法明确诊断病情
8月25日,神经内科一病区收治了1例因“发作性意识不清、四肢抽搐10天”为主诉入院的病危患者,入院后患者反复出现癫痫发作,伴有精神行为异常,抗癫痫药物治疗效果差,病情危重,随时可能进展为癫痫持续状态,危及生命。
术前CT显示右肺大动脉附近有一肿块
“患者诊断为自身免疫性脑炎(抗GABABR抗体相关脑炎)合并左上肺部占位,肺部占位高度怀疑肺癌。”神经内科一病区主治医师杨寻在完善头颅核磁、腰椎穿刺、胸部CT等相关检查后指出,如果不能明确诊断,就不能积极进行下一步治疗。
患者无法配合 穿刺手术难度增加
患者病情逐渐加重,诊断的问题也迫在眉睫,家属焦急万分,杨寻立刻拨通了呼吸与危重症医学科主任胡海英的电话,胡海英接到电话后赶到神经内科一病区进行会诊并查看病人,经过查体后,胡海英建议患者行CT引导下行经皮肺活检技术进一步明确左肺占位性质。
“该项肺穿刺技术要求患者躯干及四肢在体位摆好后不能移动,否则穿刺定位点就会随之移位,随时导致穿刺失败。”胡海英说,此例患者间断抽搐、烦躁,头部及四肢不自主活动,导致穿刺点不断移动,临床实际操作难度非常大。
不顾射线危险 多学科联合成功实施手术
呼吸与危重症医学科、神经内科、影像科等多学科会诊后决定为患者行CT引导下经皮肺穿刺活检术,积极做好术前、术中、术后穿刺出血及气胸等手术并发症的相关预案,备好抢救车、氧气袋、经口气管插管、静脉留置通路等相关抢救措施。
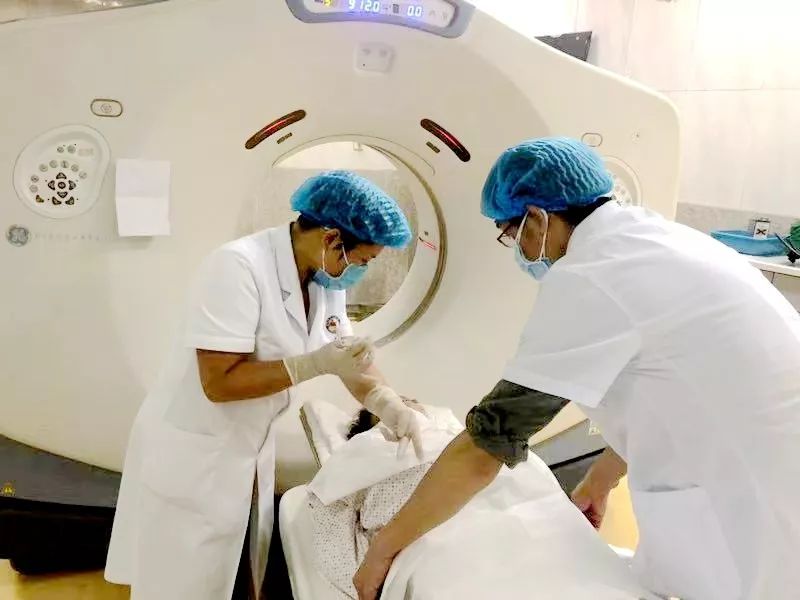
穿刺期间,杨寻全程监测患者的神志、瞳孔及生命体征变化,在多次给予氯丙嗪、苯巴比妥钠镇静情况下,患者仍躁动不安,呼吸与危重症医学科宋超、赛亚飞等多位医师冒着X射线照射的风险,协助固定意识不清、烦躁、不能配合操作的患者。
“CT下可见病灶距主动脉弓不足1cm,紧邻大动脉,且由于患者上肢不自主抖动,穿刺难度很高。”胡海英在反复详细测量后选定穿刺部位,经多次定位后,穿刺针终于进入病灶内,但患者此时却出现喉部喘鸣,考虑为穿刺时损伤肺导致出血所致,“以往穿刺时患者如果出现肺部出血,量少时嘱患者慢慢咳出,但此患者神志不清,不能自行咳出。”在各种抢救措施到位、监测氧合良好的情况下,胡海英果断进行了左肺占位的多点穿刺,从病灶内取得足量的组织标本,最终穿刺取得了圆满成功,术后病理为小细胞肺癌,正在免疫组化确诊中。
胡海英指出,此病例为医院第一次为昏迷伴有抽搐的患者进行的穿刺活检术,体现了医院多学科团队不断创新的进取精神和日益精湛的技术水平,为更好地保障全市及周边地区广大患者的生命健康奠定了良好的技术基础。